Despre miastenia gravis
Miastenia gravis este o boală cronică autoimună, neuromusculară, care provoacă slăbiciune la nivelul mușchilor scheletici, care sunt mușchii pe care corpul îi folosește pentru mișcare. Această afecțiune se caracterizează prin slăbiciune și oboseală rapidă a oricăruia dintre mușchii aflați sub controlul voluntar.
„Miastenia gravis” înseamnă literalmente „slăbiciune musculară gravă”, dar multe cazuri sunt ușoare, iar speranța de viață este normală. Mușchii din jurul ochilor tind să fie afectați primii, ceea ce face ca pleoapele să cadă. Pacienții pot avea vedere dublă, slăbiciune la nivelul brațelor și picioarelor și dificultăți de mestecat, înghițit, vorbit și respirat. Mușchii involuntari, cum ar fi mușchii inimii, nu sunt afectați.
Simptomele se înrăutățesc, adesea, cu activitatea fizică și se ameliorează după odihnă sau un somn bun. Miastenia gravis nu poate fi vindecată, dar tratamentul poate ameliora și chiar elimina simptomele.
Cauze
Miastenia gravis este cauzată de o întrerupere a comunicării normale dintre nervi și mușchi. Practic, sistemul imunitar se atacă pe sine în mod eronat.
În condiții normale, creierul trimite semnale către mușchi prin intermediul nervilor. Acolo unde nervul și mușchiul se întâlnesc, nervul eliberează un mesager chimic numit acetilcolină, care se atașează la receptorii de pe mușchi, semnalând mușchiului să se contracte.
În miastenia gravis, sistemul imunitar al organismului produce anticorpi care blochează, modifică sau distrug acești receptori, lucru care împiedică mușchiul să primească semnalul nervos. Ca urmare, mușchii afectați devin slabi și obosesc ușor.
Nu este pe deplin clar de ce sistemul imunitar produce acești anticorpi. Glanda timus, care face parte din sistemul imunitar, este anormală în majoritatea cazurilor de miastenia gravis. Se crede că timusul poate da instrucțiuni incorecte celulelor imune în curs de dezvoltare, ceea ce duce la producerea anticorpilor receptorilor de acetilcolină.
Factori de risc
Anumiți factori pot crește riscul unei persoane de a dezvolta miastenia gravis:
- vârsta și sexul - afecţiunea poate apărea la orice vârstă, dar este mai frecventă la femeile sub 40 de ani și la bărbații cu vârsta peste 60 de ani;
- genetica - unele persoane pot avea o predispoziție genetică la tulburări autoimune, ceea ce le-ar putea crește riscul de a dezvolta miastenia gravis;
- anumite boli autoimune - persoanele cu anumite boli autoimune, cum ar fi lupusul, artrita reumatoidă sau diabetul de tip 1 pot avea un risc mai mare de a dezvolta miastenia gravis;
- anomalii ale glandei timus - majoritatea persoanelor cu miastenia gravis au timusul, o glandă mică aflată sub stern care joacă un rol în sistemul imunitar, mărit; unele persoane cu miastenia gravis dezvoltă, de asemenea, tumori ale glandei timus (timoame) care, de obicei, sunt benigne, dar sunt asociate cu un risc crescut de miastenia gravis;
- infecții - anumite infecții pot declanșa apariția miasteniei gravis;
- expunerea la anumite medicamente - unele medicamente, cum ar fi anumite antibiotice, beta-blocante și relaxantele musculare, au fost asociate cu declanșarea miasteniei gravis la unele persoane.
Simptome
Miastenia gravis este o afecțiune cronică care determină oboseala și slăbirea ușoară a mușchilor, iar simptomele pot varia semnificativ de la o persoană la alta și pot afecta orice mușchi pe care îi controlați în mod voluntar. Severitatea simptomelor poate, de asemenea, să se schimbe, îmbunătățindu-se adesea cu odihnă și înrăutățindu-se cu activitate:
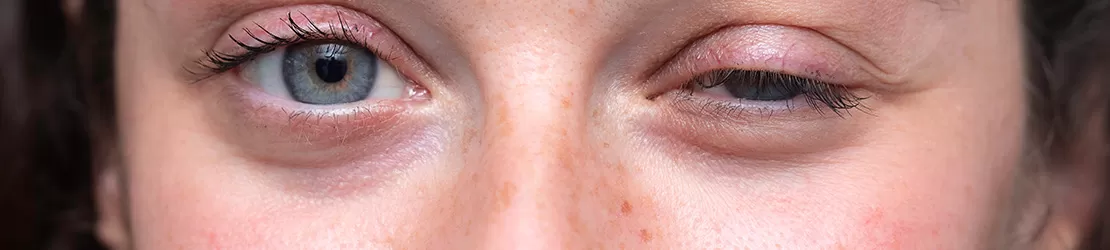
- slăbiciune musculară la nivelul ochilor - acesta este, adesea, primul semn al miasteniei gravis şi poate provoca căderea uneia sau a ambelor pleoape (ptoză) și vedere dublă (diplopie), care poate fi mai rea într-o direcție sau se poate îmbunătăți atunci când persoana își odihnește ochii;
- dificultăți de vorbire (disartrie) - o persoană poate avea o voce moale sau nazală și poate avea dificultăți de pronunție;
- dificultate la înghițire (disfagie) - acest lucru poate duce la căscat frecvent sau sufocare și poate cauza pierderea în greutate din cauza dificultății de a mânca;
- slăbiciune a mușchilor faciali - o persoană poate avea o expresie facială „ca o mască”, cu dificultăți în a zâmbi, a se încrunta sau a face alte expresii faciale;
- slăbiciune la nivelul membrelor - aceasta este, adesea, mai pronunțată în partea superioară a corpului decât în picioare;
- dificultăți de respirație - acest lucru se poate întâmpla dacă afecțiunea afectează mușchii care controlează mişcările cutiei toracice;
- oboseală musculară cronică - slăbiciunea musculară a miasteniei gravis crește odată cu activitatea și se ameliorează odată cu odihna; în cazurile severe, aceasta poate afecta mișcarea brațelor și a picioarelor.
Miastenia gravis se poate agrava în timp, dar evoluția bolii variază foarte mult de la o persoană la alta. Unii oameni au doar slăbiciune musculară la nivelul ochilor, în timp ce alții au simptome extinse. Simptomele pot, de asemenea, să se acutizeze și apoi să se amelioreze. Prin urmare, gestionarea necesită o monitorizare regulată și ajustarea strategiilor de tratament.
Diagnosticare
Diagnosticul de miastenia gravis implică mai multe teste pentru a confirma prezența bolii și pentru a exclude alte afecțiuni. Un neurolog, un medic specializat în boli ale sistemului nervos, efectuează, de obicei, aceste teste și diagnostichează afecțiunea.
- Examenul neurologic
Medicul va efectua un examen fizic și va întreba despre simptomele pacientului. Va căuta semne de slăbiciune musculară, cum ar fi o pleoapă căzută sau dificultăți în mișcarea brațelor ori a picioarelor.
- Testul cu edrofoniu
Acest test presupune injectarea pacientului cu clorură de edrofoniu, un medicament care blochează descompunerea acetilcolinei și crește temporar nivelul acesteia în organism. Dacă forța musculară se îmbunătățește imediat după injecție, aceasta sugerează miastenia gravis.
- Teste de sânge
Medicul poate solicita analize de sânge pentru a căuta prezența anticorpilor anormali care perturbă locurile receptorilor unde impulsurile nervoase semnalează mușchilor să se miște.
- Electromiografie (EMG)
Acest test utilizează un electrod cu ac special introdus prin piele în mușchi pentru a măsura activitatea electrică a mușchilor.
- Teste imagistice
Un RMN sau o tomografie computerizată ar putea fi efectuată pentru a verifica dacă există o tumoră sau o anomalie la nivelul timusului, deoarece aceasta poate fi asociată cu miastenia gravis.
- Teste de funcție pulmonară
Dacă medicul suspectează că afecțiunea vă afectează respirația, ar putea să solicite teste pentru a măsura puterea și capacitatea plămânilor dumneavoastră.
Odată ce miastenia gravis este diagnosticată, neurologul va lucra, de obicei, cu pacientul, pentru a gestiona simptomele și pentru a-i îmbunătăți calitatea vieții, adesea împreună cu alți specialiști, cum ar fi un pneumolog pentru probleme de respirație sau un oftalmolog pentru simptome legate de ochi.
Tratament
Tratamentul pentru miastenia gravis are ca scop controlul simptomelor și îmbunătățirea calității vieții. Se poate utiliza o combinație de terapii, în funcție de gravitatea bolii, de starea generală de sănătate a pacientului și de nevoile personale ale acestuia:
- Medicamente
Inhibitorii de colinesterază pot îmbunătăți comunicarea dintre nervi și mușchi. Aceste medicamente cresc nivelul de acetilcolină la nivelul joncțiunii neuromusculare, facilitând contracția musculară. Ele pot oferi o ameliorare temporară a simptomelor.
Corticosteroizii și medicamentele imunosupresoare suprimă sistemul imunitar, reducând producția de anticorpi care blochează acetilcolina. Acestea pot ajuta la controlul simptomelor pe termen lung, dar pot avea și efecte secundare, în special în cazul utilizării îndelungate.
- Îndepărtarea glandei timus (timectomie)
Glanda timus este, în majoritatea cazurilor, anormală la pacienţii cu miastenia gravis, iar îndepărtarea chirurgicală a glandei poate reduce simptomele la unele persoane. Beneficiile acestei intervenții chirurgicale pot să nu fie imediate, iar efectele depline pot fi observate abia după câțiva ani.
- Terapii cu plasmafereză și imunoglobulină intravenoasă (IVIg)
Aceste proceduri pot oferi o ameliorare pe termen scurt a simptomelor severe. Plasmafereza presupune eliminarea anticorpilor din sânge care interferează cu transmiterea semnalelor de la terminațiile nervoase la locurile de recepție ale mușchilor. Terapia IVIg furnizează organismului anticorpi normali, ceea ce modifică răspunsul sistemului imunitar.
- Anticorpii monoclonali
Medicamentele mai noi sunt concepute pentru a modifica sistemul imunitar și pentru a asigura controlul simptomelor pe termen lung. Unele dintre acestea țintesc și inhibă proteinele sistemului imunitar care cauzează simptomele miasteniei gravis.
Aceste opțiuni de tratament pot să gestioneze eficient simptomele, dar nu vindecă boala. Cea mai bună abordare a tratamentului variază pentru fiecare persoană în parte, în funcție de simptomele sale, de gravitatea bolii și de starea generală de sănătate.
Complicații
Miastenia gravis este, de obicei, controlabilă prin tratament, dar poate duce la anumite complicații, printre care:
- criza miastenică - este o afecțiune care pune viața în pericol și care apare atunci când mușchii ce controlează respirația devin prea slabi pentru a-și face treaba; este necesar un tratament de urgență pentru a oferi ajutor pentru respirație; această criză apare adesea atunci când persoana are o infecție respiratorie;
- timom - majoritatea persoanelor cu miastenia gravis au timusul mărit, iar unele dezvoltă tumori ale timusului (timoame); deși cele mai multe dintre aceste tumori sunt necanceroase (benigne), ele pot fi asociate cu alte afecțiuni autoimune, iar prezența lor indică o evoluție mai severă a miasteniei gravis;
- alte afecțiuni autoimune - persoanele cu miastenia gravis au adesea și alte boli autoimune, cum ar fi artrita reumatoidă, lupus sau diabet de tip 1;
- efecte secundare de la medicamente - medicamentele imunosupresoare, utilizate frecvent pentru a trata miastenia gravis, pot avea efecte secundare, inclusiv un risc crescut de infecții, leziuni hepatice, infertilitate și de cancer; aceste riscuri trebuie să fie puse în balanță cu beneficiile tratamentului;
- impactul emoțional și fizic - natura cronică a miasteniei gravis și a simptomelor sale poate afecta bunăstarea emoțională a unei persoane; anxietatea și depresia sunt frecvente în rândul persoanelor cu această afecțiune.
Prevenție
Deşi boala în sine nu poate fi prevenită, există măsuri pe care persoanele cu miastenia gravis le pot lua pentru a preveni exacerbarea simptomelor sau complicațiile:
- evitarea factorilor declanșatori - anumiți factori precum stresul, boala, oboseala, anumite medicamente și temperaturile extreme de căldură și frig pot agrava simptomele; identificarea și evitarea acestor factori declanșatori, atunci când este posibil, poate ajuta la gestionarea afecțiunii;
- stil de viață sănătos - menținerea unui regim alimentar echilibrat, practicarea de exerciții fizice în limita capacităților proprii și odihna suficientă pot contribui la îmbunătățirea stării generale de sănătate și, potențial, la o mai bună gestionare a simptomelor;
- urmăriri regulate - controalele regulate pot asigura că boala este gestionată în mod eficient și pot ajuta la prevenirea unor potențiale complicații, cum ar fi o criză miastenica;
- gestionarea medicamentelor - utilizarea corectă a medicamentelor prescrise poate controla simptomele și preveni complicațiile; de asemenea, este esențial să verificați înainte de a începe orice medicament nou, deoarece unele pot interfera cu tratamentul miasteniei gravis;
- vaccinări - persoanele cu miastenia gravis ar trebui să fie la zi cu vaccinările, inclusiv vaccinul anual împotriva gripei și vaccinul împotriva pneumoniei, deoarece infecțiile respiratorii pot agrava simptomele și pot duce la o criză miastenică.
Bibliografie
- Mayo Clinic. “Myasthenia Gravis - Symptoms and Causes.” Mayo Clinic, 22 June 2021, www.mayoclinic.org
- NHS Choices. “Overview - Myasthenia Gravis.” NHS, 2019, www.nhs.uk
- Johns Hopkins Medicine. “Myasthenia Gravis.” Johns Hopkins Medicine Health Library, 2019, www.hopkinsmedicine.org
- Brazier, Yvette . “Myasthenia Gravis: Treatment, Symptoms, and Causes.” Www.medicalnewstoday.com, 22 Jan. 2018, www.medicalnewstoday.com
- Jowkar, Abbas. “Myasthenia Gravis: Practice Essentials, Background, Anatomy.” Medscape.com, 10 Nov. 2019, https://emedicine.medscape.com
- Herndon, Jaime. “Myasthenia Gravis.” Healthline, Healthline Media, 6 June 2012, www.healthline.com/
- “Myasthenia Gravis (MG): Symptoms, Causes, Treatments & Tests.” Cleveland Clinic, 7 Apr. 2021, https://my.clevelandclinic.org
Echipa medicală - Neurologie
Solicită o programare
Alege opțiunea de a te programa online, simplu și rapid, prin intermediul formularului de programare.