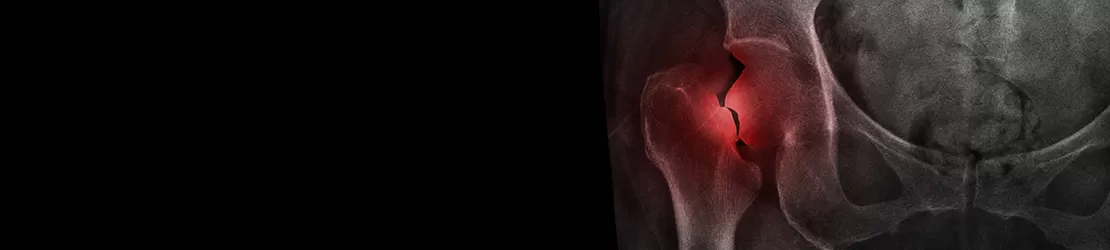
Despre fractura pertrohanteriană
Fracturile pertrohanteriene sau de trohanter sunt cele mai des întâlnite traumatisme la persoanele de peste 60 de ani. Ele apar mai frecvent la femeile care suferă de osteoporoză și au drept cauză directă accidentele, de regulă cele casnice, în care persoanele suferă căderi pe șold. Fractura trohanteriană poate apărea însă și la pacienții tineri, fiind produse în urma accidentelor de circulație cu impact mare asupra șoldurilor sau prin cădere de la înălțime mare.
Spațiul dintre cei doi trohanteri, denumiţi marele trohanter şi trohanterul mic (proeminențe osoase ale femurului situate înaintea colului femoral) este o zonă mai puțin rezistentă pentru ca are mai puțin țesut osos, lucru care favorizează apariția fracturilor pertrohanteriene sau pe cea de col femural. Zona intertrohanterică este partea femurală care se află între colul femural și partea lungă și dreaptă a femurului.
Cauze
Fracturile în zona intertrohanteriană apar, în special, la persoanele în vârstă și au ca explicație faptul că, după 60 de ani, se produce o resorbție a masei osoase.
La persoanele la care osteoporoza este instalată, chiar și o lovitură sau o cădere ușoară poate declanșa o fisură în regiunea trohanteriană.
Factori de risc
La pacienții mai tineri, fractura pertrohanteriană este cauzată, în general, de un traumatism sever (accident auto sau în urma unei căderi de la mare înălțime). Dacă vorbim de persoanele în vârstă, atunci chiar și o accidentare uşoară poate declanșa apariția fracturii.
Există patru factori care favorizează acest tip de traumatism:
- direcția căzăturii;
- lipsa reflexelor de protecție;
- constituția persoanei accidentate;
- duritatea scăzută a țesutului osos.
Oasele „îmbătrânesc” atât prin procesul natural de înaintare în vârstă, dar și pe fondul suprasolicitării, a unor traume fizice sau din cauza unor boli, asa cum este osteoporoza. Odată slăbită rezistența oaselor, orice lovitură puternică poate cauza ruperea acestora.
Simptome
Principalele simptome ale fracturii pertrohanteriene sunt:
- durere;
- lipsa funcționalității membrului - călcâiul nu poate fi ridicat de pe planul patului;
- tumefierea bazei coapsei;
- rotația externă a membrului inferior și scurtarea piciorului cu până la 7-8 cm, în funcție de localizarea fracturii;
- genunchiul ușor flectat.
Diagnosticare
Diagnosticul de fractură pertrohanteriană va fi pus de medicul specialist după efectuarea investigației radiologice. Radiografia poate preciza exact localizarea fracturii, amploarea deplasării fragmentelor și eventuale alte leziuni osoase mai vechi.
Radiografia de șold, în poziție antero-posterioară, poate definitiva un diagnostic inițial de fractură a zonei intertrohanteriene.
Tratament
Tratamentul fracturii pertrohanteriene necesită intervenție chirurgicală pentru reparația zonei lezate. Operațiile leziunilor de șold implică fixarea osului cu tije sau plăci metalice, cu șuruburi, sau chiar înlocuirea articulației șoldului cu părți artificiale, în cazul unor leziuni ireparabile.
Cele mai folosite sisteme în abordarea chirurgicală a fracturilor de șold sunt sistemul DHS și sistemul Gamma:
- Sistemul DHS (Dynamic Hip Screw) este un montaj care permite compactarea în ax a fragmentelor osoase. Este indicat mai ales pacienților cu osteoporoză, la care este de preferat să se facă rapid mobilizarea membrelor inferioare, pentru a evita imobilizarea prelungită. Acest tip de implant face un contact direct între fragmentele principale ale fracturii, evitând astfel deteriorarea osului.
- Sistemul Gamma folosește mai ales tija scurtă, centromedulară, pentru fixarea fracturilor trohanteriene. Tija lungă este folosită pentru fixarea fracturilor trohantero-diafizare sau la pacienţii cu osteoporoză marcată. Tija se introduce în canalul centromedular și este solidarizată cu colul femural prin componenta cervicală. Acest tip de sistem are un avantaj biomecanic, în sensul în care modul în care se transmit forțele care apasă pe șoldul lezat este apropiat de cel fiziologic.
Pentru succesul garantat al unei astfel de proceduri chirurgicale, este obligatorie, după perioada de refacere postoperatorie, începerea unui program de reabilitare, care se poate dovedi de lungă durată și dificil din punct de vedere al redobândirii funcționalității totale a piciorului afectat.
Pentru persoanele în vârstă, cu probleme de sănătate colaterale, recuperarea se poate dovedi extrem de dificilă și poate avea ca rezultat pierderea pe termen lung a independenței, plasarea în centre de tratament paliativ și chiar decesul.
Complicații
Cele mai frecvente complicații în fracturile femurale sunt legate de șocul posttraumatic și de riscul apariției cheagurilor de sânge.
La pacienții în vârstă, traumatismul și stresul intervenției chirurgicale pot agrava afecțiuni colaterale sau pot duce la deces.
Pentru a evita apariția bronhopneumoniei, afecţiune cu risc mare de deces la pacienții cu vârste înaintate, trebuie realizate manevre de mobilizare la fiecare 3-4 ore.
Cea mai frecventă complicație ce intervine la bolnavii care refuză intervenția chirurgicală sau la cei la care este contraindicată în urma bolilor asociate, este fixarea piciorului în ”coxa vara”, adică cu membrul scurtat și rotat spre exterior.
Complicații pot apărea și în timpul operaţiilor, de la pierdere de sânge sau stop cardiac și/sau, ulterior, eșecul intervenției de fixare a osului fracturat.
Operațiile chirurgicale de asemenea anvergură pot avea complicații ulterioare prin apariția unor infecții bacteriene.
În literatura de specialitate, ratele procentuale ale complicațiilor postoperatorii sunt clasate astfel:
- Tromboembolia - risc de dezvoltare între 10 – 11%;
- Sepsis - risc de dezvoltare între 5 – 8%;
- Embolia grasă - risc de dezvoltare 7%.
Prevenție
Prevenția fracturilor de șold este cheia sănătății persoanelor în vârstă. După 60-70 de ani, toate persoanele care nu au o viață activă trebuie să ia măsuri pentru a reduce riscul unui accident, care va avea ca efect apariția de fracturi, în special fractură de șold.
Prevenirea traumatismelor, în special a celor provenite din accidente casnice, se poate face prin exerciții fizice regulate și adecvate, care să întărească musculatura și articulațiile picioarelor, efectuarea de controale generale regulate și investigații constante de verificare a densității osoase, pentru a anticipa apariția osteoporozei.
Protecția împotriva fracturilor de șold se poate realiza și prin purtarea unui protector extern de șold, o îmbrăcăminte exterioară care arată ca un brâu și care are scuturi de protecție căptușite; acestea alunecă în buzunare deasupra proeminenței osoase, pe părțiile laterale ale șoldurilor. Dispozitivul de protecție este gândit pentru a devia energia unui posibil impact departe de proeminența osoasă a șoldului, către țesuturile din jur.
Autor
Bibliografie
- “Hip and Knee Surgery | Orthopaedic Surgery | Cleveland Clinic Florida.” Cleveland Clinic, 2023, https://my.clevelandclinic.org
- “Osteoporosis - Symptoms and Causes.” Mayo Clinic, 2021, www.mayoclinic.org
- “Hip Fracture Prevention - Hip Protectors on MedicineNet.com.” MedicineNet, MedicineNet, 13 June 2018, www.medicinenet.com
Echipa medicală - Ortopedie-Traumatologie
Solicită o programare
Alege opțiunea de a te programa online, simplu și rapid, prin intermediul formularului de programare.