Interviu Dr. Bogdan Voinea, MedLife: despre cauzele, simptomele și tratamentul herniei de disc
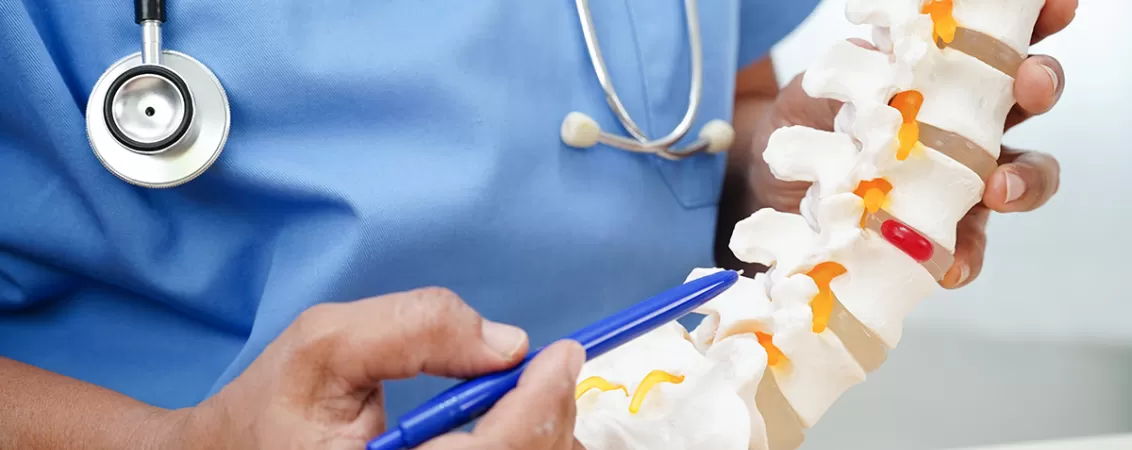
Coloana vertebrală este una dintre structurile cele mai solicitate ale corpului uman, iar stilul de viață modern îi pune la încercare rezistența zi de zi. Sedentarismul, orele petrecute în fața ecranelor, pozițiile incorecte și kilogramele în plus se adună treptat, lăsând urme vizibile asupra discurilor intervertebrale. Rezultatul? O creștere îngrijorătoare a cazurilor de hernie de disc, inclusiv în rândul tinerilor și adolescenților. Dr. Bogdan Voinea, medic neurochirurg la MedLife, explică mecanismele bolii, semnele de alarmă și opțiunile moderne de tratament.
Ce este, de fapt, hernia de disc și cum apare?
Hernia de disc este rezultatul unui proces degenerativ complex numit discopatie, care afectează structura coloanei vertebrale în timp. Aceasta poate apărea la nivel lombar sau cervical și, mai rar, toracic, fiind asociată cu alte modificări degenerative precum spondiloza sau stenoza de canal. „Discurile intervertebrale au un nucleu pulpos și un inel fibros. Când acest inel fibros se fisurează, nucleul pulpos, de consistență gelatinoasă, herniază și poate comprima nervii spinali sau măduva. Acesta este mecanismul prin care apar herniile de disc”, explică Dr. Bogdan Voinea.
Odată ce nucleul pulpos ajunge să apese pe structurile nervoase, apar simptomele caracteristice care îl determină pe pacient să solicite ajutor medical.

Care sunt principalii factori de risc pentru hernie de disc în societatea modernă?
Poate cel mai îngrijorător aspect pe care medicul neurochirurg îl semnalează este scăderea vârstei la care apar aceste afecțiuni. Dacă în trecut, herniile de disc erau apanajul persoanelor trecute de 40-50 de ani, astăzi tabloul s-a schimbat dramatic, iar stilul de viață este principalul „vinovat”.
„Sedentarismul este principalul factor al acestei afecțiuni pentru că nu permite dezvoltarea musculaturii care susține coloana vertebrală. Excesul ponderal reprezintă un alt factor important, crescând presiunea asupra discurilor intervertebrale, mai ales în zona lombară. Coloana este obligată să suporte o greutate crescută, iar dacă musculatura de susținere nu este suficient de bine dezvoltată, acest dezechilibru accelerează degradarea discului. Pozițiile incorecte menținute timp îndelungat contribuie, de asemenea, la apariția acestor afecțiuni. Statul prelungit pe scaun, cu gâtul în anteflexie, fie la birou în fața calculatorului, fie în timpul utilizării telefonului mobil, solicită în mod neuniform coloana vertebrală. În același timp, anumite profesii care implică efort fizic intens, realizat incorect, pot avea un efect similar. Toți acești factori contribuie la accelerarea procesului de îmbătrânire a coloanei vertebrale. Dacă în trecut modificările degenerative apăreau predominant după vârsta de 50 de ani, în prezent sunt tot mai frecvent întâlnite la pacienți tineri, uneori chiar în jurul vârstei de 20 de ani. Am întâlnit inclusiv adolescenți cu dureri de spate, la care investigațiile imagistice au evidențiat discopatii avansate sau hernii de disc”, precizează medicul.
Există și o componentă genetică ce influențează susceptibilitatea individuală, dar aceasta nu operează independent de comportamentele zilnice. Dr. Voinea subliniază: „Există pacienți care, în ciuda unui stil de viață mai puțin corect, dezvoltă mai greu astfel de afecțiuni, dar și pacienți la care degenerarea apare mai rapid, chiar în absența unor factori de risc evidenți. Această variabilitate ține de particularitățile biologice ale fiecăruia.”
Care sunt simptomele care ar trebui să ne trimită urgent la neurochirurg?
Aproape orice persoană adultă s-a confruntat, măcar o dată, cu dureri de spate. Deși nu orice episod dureros semnalează o hernie de disc, există anumite simptome care trebuie să ne trimită imediat la medic.
„Ceea ce trebuie să ne trimită de urgență la medic este durerea care coboară pe picioare sau pe brațe. Acest lucru sugerează, de cele mai multe ori, o compresie nervoasă. La fel și dacă simțim amorțeală care coboară pe mână sau pe picior. Dacă aceste simptome sunt ignorate, evoluția poate duce la apariția deficitului neurologic, manifestat prin slăbiciune musculară (pareză). Aceasta este o etapă avansată, care necesită evaluare rapidă, deoarece întârzierea tratamentului poate duce la leziuni neurologice ireversibile. Un simptom de maximă urgență este reprezentat de dificultatea sau imposibilitatea de a urina, care poate indica sindromul de coadă de cal – o complicație severă ce necesită intervenție medicală imediată”, precizează dr. Voinea.
Cum se stabilește un diagnostic corect în cazul herniei de disc?
Imagistica medicală a evoluat enorm, investigații precum RMN-ul sau CT-ul oferind, rapid și într-un mod neinvaziv, imagini detaliate ale coloanei vertebrale, esențiale pentru diagnosticarea herniei. Totuși, experiența medicului rămâne cel mai important filtru în interpretarea rezultatelor.
„RMN-ul este investigația principală pentru hernia de disc, deoarece ne permite să evaluăm foarte bine țesuturile moi – nervii și discurile. În anumite situații, completăm investigația cu un CT, pentru a analiza structurile osoase și eventualele modificări degenerative care pot contribui la compresia neurală. Decizia terapeutică nu se bazează exclusiv pe imagistică, ci pe corelarea acesteia cu simptomatologia pacientului. Există pacienți cu modificări imagistice importante, dar fără simptome, și invers – pacienți cu modificări minime, dar cu dureri intense. Este esențial să tratăm pacientul, nu imaginea”, subliniază dr. Bogdan Voinea.
Se poate trata hernia de disc fără operație?
Un diagnostic de hernie de disc nu înseamnă automat că pacientul va avea nevoie de operație. Dimpotrivă, marea majoritate (aproximativ 80%) a cazurilor se pot rezolva cu tratament conservator. Kinetoterapia este o componentă esențială a planului de tratament. „Kinetoterapia joacă un rol esențial, având ca scop întărirea musculaturii care susține coloana vertebrală și corectarea dezechilibrelor posturale. Nu este vorba doar despre a trata durerea, ci despre a corecta cauza care a dus la apariția ei. O musculatură bine antrenată poate proteja coloana și poate preveni recidiva”, explică dr. Voinea.
Mai există, de asemenea, opțiunea terapiei durerii prin infiltrații: „Este o procedură minim invazivă, ghidată imagistic, prin care putem injecta substanțe exact în zona care generează durerea. Are un dublu rol: diagnostic, pentru că ne confirmă sursa durerii, dar și terapeutic, prin reducerea inflamației și ameliorarea simptomelor. Aceste proceduri sunt indicate în formele ușoare sau moderate, în timp ce în cazurile cu compresii importante eficiența lor este limitată, iar indicația trebuie stabilită pe baza examenului clinic și imagistic”, adaugă acesta.
Când este totuși necesară operația pentru hernie de disc și ce presupune?
Deși majoritatea cazurilor pot fi tratate conservator, există situații în care operația pentru hernie de disc devine necesară, în special atunci când apar complicații neurologice sau durerea afectează semnificativ calitatea vieții pacientului. În astfel de cazuri, opțiunea potrivită de tratament se va stabili în funcție și de tipul herniei de disc.
„Cele mai frecvente hernii de disc apar la nivel lombar, în special la L4–L5 și L5–S1, zone de tranziție care preiau cele mai mari solicitări mecanice. În coloana cervicală, segmentele C4–C7 sunt cel mai frecvent afectate, fiind, de asemenea, zone de mobilitate crescută și de stres mecanic. Herniile de disc toracale sunt mult mai rare, dar pot fi mai complexe din punct de vedere chirurgical. În prezent, tehnicile moderne permit intervenții din ce în ce mai sigure și mai eficiente. În aceste cazuri, utilizăm tehnologii avansate precum neuromonitorizarea intraoperatorie și neuronavigația, care cresc semnificativ precizia și siguranța intervenției. Herniile de disc lombare sunt tratate frecvent prin tehnici minim invazive, utilizând microscopul operator, iar în cazuri selecționate prin abord endoscopic. Aceste metode reduc traumatismul tisular și permit o recuperare mai rapidă a pacientului. În cazul herniilor cervicale, există posibilitatea implantării unui disc artificial, care înlocuiește discul afectat și păstrează mobilitatea segmentului operat. Aceste proteze moderne reduc riscul de apariție a bolii de segment adiacent, adică degradarea discurilor vecine, și oferă rezultate bune pe termen lung”, precizează neurochirurgul.
Cum se poate preveni recidiva herniei de disc după operație?
Succesul unei operații de hernie de disc depinde în egală măsură de îndemânarea chirurgului și de disciplina postoperatorie a pacientului. Operația rezolvă consecința (hernia), dar nu elimină cauza (procesul degenerativ al discului).
„Boala de bază este discopatia, iar hernia de disc este doar o complicație. Noi tratăm complicația, dar discul rămâne, de multe ori, un disc degenerat. Riscul de recidivă este estimat între 3 și 10% în primele luni după intervenție, însă poate fi redus semnificativ printr-un stil de viață corect. Recuperarea nu se oprește odată cu operația. Kinetoterapia și educația posturală sunt esențiale pe termen lung. Pacientul trebuie să învețe cum să își protejeze coloana în activitățile zilnice – de la ridicatul din pat până la poziția la birou”, avertizează dr. Voinea.
„Este important să evităm statul prelungit în aceeași poziție. Alternarea între poziția șezând și cea în picioare, menținerea unei posturi corecte și integrarea mișcării în rutina zilnică sunt lucruri simple, dar esențiale. Controlul greutății corporale joacă, de asemenea, un rol major, deoarece excesul ponderal crește presiunea asupra coloanei. După intervenție, activitățile recomandate sunt cele care protejează coloana, precum kinetoterapia și înotul. Renunțarea la fumat este, de asemenea, importantă, deoarece fumatul afectează calitatea discului intervertebral și procesul de vindecare.În cele mai multe cazuri, recidiva apare atunci când pacientul nu schimbă stilul de viață care a dus la apariția afecțiunii. Chirurgia rezolvă problema momentului, dar prevenția depinde de pacient”, adaugă acesta.
Cine este Dr. Bogdan Voinea
Dr. Bogdan Voinea este medic specialist neurochirurg în cadrul rețelei MedLife, având o vastă experiență în diagnosticarea și tratamentul afecțiunilor coloanei vertebrale, inclusiv hernii de disc lombare și cervicale, stenoze de canal vertebral și alte patologii degenerative ale coloanei. Activitatea sa clinică îmbină tehnicile chirurgicale minim invazive cu abordările moderne de neuromonitorizare intraoperatorie și neuronavigație, oferind pacienților intervenții sigure și o recuperare accelerată.
Solicită o programare
Aici puteți să solicitați o programare pentru serviciile noastre de oriunde vă aflați, fără telefon și fără vizită în clinică.
Analizele cu bilet de trimitere în decontare cu Casa de Asigurări de Sănătate se recoltează doar în baza unei programări prealabile.
Articole din aceeași categorie
Interviu Dr. Raluca Dinu, MedLife: despre apneea în somn și riscurile ei ascunse
Apneea obstructivă în somn este una dintre acele afecțiuni care rămân mult timp nediagnosticate, deși efectele sale sunt sistemice și pot deveni severe. În practica medicală, pacienții ajung frecvent să o descopere indirect, prin simptome aparent disparate: oboseală cronică, somn neodihnitor, hipert...

Interviu Dr. Dragoș-Nicolae Albu, MedLife: despre screeningul genetic preconcepțional
Decizia de a avea un copil este, pentru tot mai multe cupluri, una atent analizată și planificată. În România, tendința de a amâna momentul primei sarcini a devenit tot mai evidentă în ultimele două decenii, pe fondul schimbărilor sociale și profesionale. Odată cu această schimbare, însă, apare și n...

Interviu Dr. Dan Bobeică, MedLife: despre sindromul colonului iritabil
Dureri abdominale care apar „din senin”, balonare supărătoare, episoade de diaree sau, dimpotrivă, constipație care par că nu se mai termină. Pentru mulți oameni, aceste simptome devin o rutină obositoare, iar viața de zi cu zi ajunge să fie planificată în jurul lor. Sindromul de intestin iritabil (...