Proteza de genunchi (artroplastia de genunchi): când este necesară, etape, recuperare
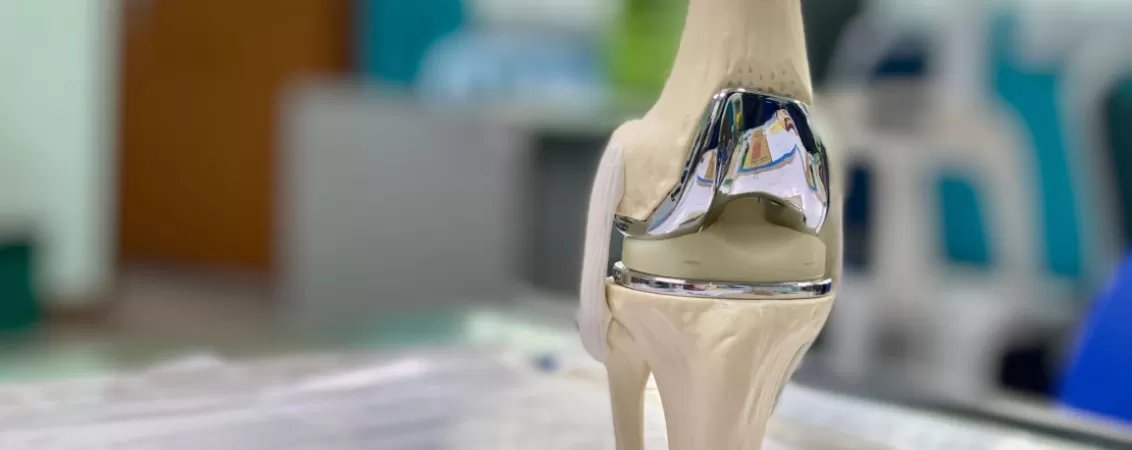
Deși afecțiunile articulațiilor pot fi adesea tratate și prin metode non-chirurgicale, există situații când singura soluție pentru pacienți rămâne artroplastia - adică refacerea completă a unei articulații, în general prin fixarea unei proteze. În continuare vom discuta despre implantarea unei proteze de genunchi, ce presupune această operație și cine poate avea nevoie de ea.
În cadrul Spitalului de Ortopedie MedLife București și al Spitalului MedLife Brașov, practicăm servicii complete de protezare ortopedică. Protezele pentru genunchi, șold și umăr sunt decontate integral de Casele Naționale de Asigurări prin Programul Național de Endoprotezare.
De asemenea, în cadrul spitalului Medlife Humanitas din Cluj, intervenția se poate realiza cu ajutorul sistemului robotic ROSA Knee ce oferă posibilitatea chirurgului de a rezolva cazuri foarte complexe în siguranță datorită preciziei sporite, cu mai puține complicații, cu rezultate mult mai bune pentru pacient, dar și o recuperare mai rapidă a acestuia.
Ce este artroza genunchiului?
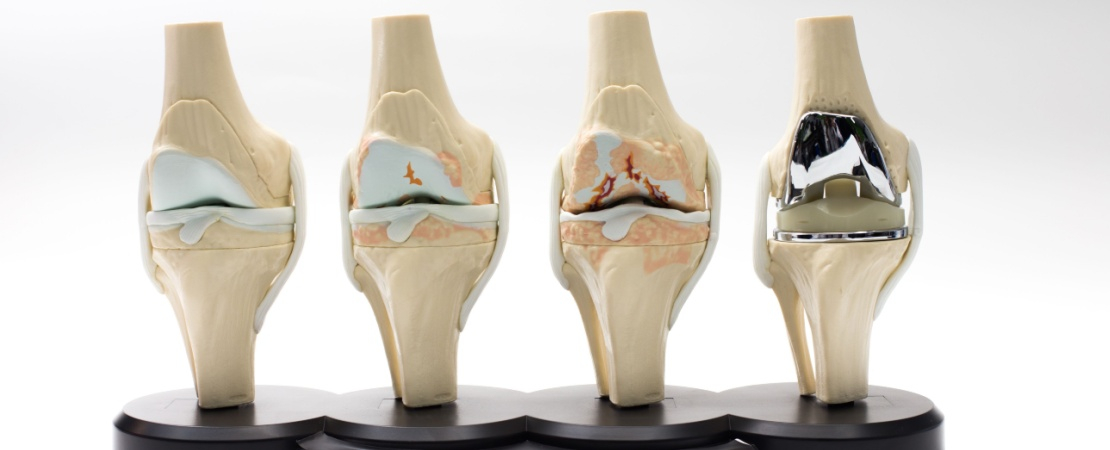
Artroza genunchiului, denumită și „gonartroză”, este o afecțiune degenerativă a articulației genunchiului care îi afectează structura și funcționalitatea. În cadrul acestui proces, cartilajul articular care acoperă extremitățile osoase se deteriorează treptat, reducând capacitatea articulației de a susține mișcările fluide și fără disconfort. Pe măsură ce boala evoluează, interacțiunea dintre structurile implicate devine mai dificilă, ceea ce influențează activitățile zilnice ale persoanelor afectate.
Această condiție reprezintă una dintre cele mai frecvente afecțiuni ale aparatului locomotor, având un impact foarte mare asupra calității vieții. Caracteristicile biologice și biomecanice ale artrozei genunchiului evidențiază complexitatea sa, implicând modificări structurale la nivelul cartilajului, osului subcondral și țesuturilor periarticulare.
Tipuri de artroză a genunchiului
Artroza genunchiului sau gonartroza poate fi împărțită în două categorii:
- artroza genunchiului primară - apare după vârsta de 55 de ani, odată cu îmbătrânirea;
- artroza genunchiului secundară - deși apare cel mai des în jurul vârstei de 45-50 de ani, poate afecta persoane de orice vârstă.
Evoluția este asemănătoare pentru fiecare categorie: cartilajele genunchiului se erodează treptat, până în punctul în care capetele oaselor sunt expuse. Există astfel posibilitatea ca, în lipsa cartilajului, oasele să se atingă atunci când articulația este folosită.
Simptomele artrozei genunchiului
În ambele cazuri de artroză a genunchiului, simptomele sunt asemănătoare. Cel mai comun constă într-o durere localizată la nivelul genunchiului, ce poate iradia și în mușchii coapsei sau ai gambei. Durerea apare cel mai des în timpul mișcării, dar se poate manifesta chiar și în timpul repausului, în cazurile mai avansate.
Alte simptome includ:
- rigiditate;
- edem local;
- cracmente - trosnetul genunchiului atunci când este solicitat;
- reducerea sau pierderea mobilității.
Cauzele artrozei genunchiului
Cauzele artrozei genunchiului sunt diverse și pot fi asociate atât cu factori biologici, cât și cu cei mecanici. Procesul natural de îmbătrânire este o cauză frecventă, în care cartilajul articular se degradează treptat din cauza scăderii capacității de regenerare celulară. Obezitatea reprezintă un alt factor important, întrucât excesul de greutate exercită presiune suplimentară asupra articulațiilor, accelerând procesul de uzură.
Factori precum traumatismele repetate sau suprasolicitarea genunchiului, frecvent întâlnite în activitățile sportive sau profesionale, contribuie la apariția artrozei. Predispoziția genetică poate juca un rol în dezvoltarea acestei afecțiuni, determinând vulnerabilitate la nivelul articulației. Alți factori de risc includ tulburările de aliniere a genunchiului, cum ar fi deviațiile mecanice, ce pot amplifica degradarea cartilajului.
Ce este proteza de genunchi?
Proteza de genunchi este un tratament adecvat și final pentru artroza genunchiului. Cu toate acestea, ea nu reprezintă întotdeauna o primă soluție. În general, beneficiază de proteză pacienții pentru care tratamentul non-chirurgical - precum administrarea medicamentelor antiinflamatorii, injecțiile cu cortizon sau fizioterapia - nu mai dă rezultate.
Practic, soluția protezei este folosită în momentul în care cartilajele genunchiului sunt foarte degradate, iar pacientul are dureri constante. O proteză parțială este folosită pentru a înlocui doar părțile afectate ale genunchiului, în timp ce o proteză totală presupune înlocuirea completă a genunchiului.
Din ce materiale sunt realizate protezele de genunchi?
Materialele utilizate în realizarea protezelor de genunchi sunt selectate cu atenție, având în vedere durabilitatea, compatibilitatea biologică și funcționalitatea optimă necesară pentru restaurarea articulației.
Așa cum îi spune și numele, o proteză tricompartimentală (totală), va fi formată din trei componente:
- componenta femurală - cea care înlocuiește cartilajul articular al femurului;
- componenta tibială - cea care înlocuiește cartilajul articular al tibiei;
- componenta patelara/rotuliana - cea care înlocuiește cartilajul afectat al rotulei și componenta intermediara sau distanțierul - amplasat între celelalte două componente, este cel care oferă mobilitate genunchiului.
În timp ce primele două componente sunt realizate dintr-un metal precum cobaltul, cromul sau titanul, distanțierul este făcut din plastic, mai exact o polietilenă de înaltă densitate. În cazul protezei parțiale, materialele utilizate includ aceleași metale și polietilena, însă componentele sunt adaptate pentru a înlocui doar porțiunea afectată a articulației, păstrând structurile sănătoase intacte.
Tipuri de proteze de genunchi
Există două categorii principale de proteze de genunchi:
- parțială - numită și unicompartimentală;
- totală - numită și tricompartimentală.
Alți factori de clasificare ai protezelor sunt:
- sistemul de fixare pe os - cimentate sau necimentate;
- axele de mișcare - pot fi proteze cu un ax (numite și proteze „în balama”), cu două axe sau cu trei axe;
- mobilitatea pieselor protezei - proteze cu platou tibial fix sau mobil.
În majoritatea cazurilor, durata de viață a unei proteze totale variază între 15 și 20 de ani. În cazul în care aceasta se deteriorează, va fi necesară o nouă operație pentru înlocuirea ei.
Proteza de genunchi parțială
Proteza de genunchi parțială reprezintă o soluție chirurgicală utilizată în cazurile în care deteriorarea articulației este limitată la o singură zonă a genunchiului, cum ar fi compartimentul medial, lateral sau femuro-patelar.
Intervenția implică înlocuirea doar a segmentului afectat al articulației cu componente protetice, păstrând restul structurilor sănătoase, cum ar fi cartilajul intact și ligamentele. Alegerea acestei proceduri este recomandată pacienților care prezintă deteriorări localizate și care pot beneficia de o abordare mai conservatoare în comparație cu proteza totală.
Proteza de genunchi totală
Proteza de genunchi totală este o intervenție chirurgicală complexă utilizată pentru a înlocui întreaga articulație a genunchiului atunci când deteriorarea acesteia este severă și afectează toate compartimentele.
Procedura presupune îndepărtarea suprafețelor articulare compromise și înlocuirea lor cu componente protetice care imită funcția articulației naturale. Obiectivul principal al intervenției este de a elimina durerea de genunchi, de a reda mobilitatea și de a permite pacientului să își desfășoare activitățile zilnice fără disconfort.
Când este recomandată operația de protezare a genunchiului?
Operația de protezare a genunchiului este recomandată atunci când durerea persistentă și rigiditatea articulației limitează considerabil activitățile zilnice, iar metodele conservatoare de tratament, precum medicația, kinetoterapia sau modificarea stilului de viață, nu mai oferă rezultate satisfăcătoare. Decizia de intervenție chirurgicală este luată în urma unei evaluări complexe realizate de către medicul specialist, care analizează gradul de deteriorare a articulației, starea generală a pacientului și impactul afecțiunii asupra calității vieții.
Această intervenție este deosebit de utilă în cazurile avansate de artroză sau alte afecțiuni degenerative care au afectat ireversibil structura genunchiului. Protezarea genunchiului este indicată și în situațiile în care durerea cronică interferează cu odihna sau mobilitatea, reducând autonomia pacientului. Procedura poate fi luată în considerare pentru pacienții cu deformări grave ale articulației, oferindu-le șansa de a recâștiga funcționalitatea și confortul articulației.
Când este contraindicată operația de protezare a genunchiului?
Operația de protezare a genunchiului este contraindicată în situațiile în care starea generală a pacientului nu permite efectuarea unei intervenții chirurgicale majore. Pacienții cu infecții active, boli cronice severe, precum insuficiența cardiacă decompensată, sau alte afecțiuni sistemice ce ar putea complica procesul de vindecare nu sunt considerați candidați potriviți. Intervenția nu este recomandată nici în cazul pacienților cu risc crescut de complicații anestezice.
O altă contraindicație o reprezintă prezența unor leziuni sau infecții la nivelul țesuturilor moi din jurul genunchiului, care ar putea compromite succesul operației. Pacienții cu insuficiență osoasă severă sau instabilitate articulară de natură ireversibilă pot fi excluși de la această procedură.
În ce constă operația de protezare a genunchiului?
Fiind o operație complexă, pacientul trebuie să treacă atât prin anumite etape premergătoare chirurgiei, cât și printr-o perioadă de recuperare. Vom detalia întregul proces în rândurile ce urmează.
Protezele moderne pot fi personalizate, adaptate în funcție de nevoile pacientului. Din acest motiv, se va efectua un RMN la nivelul genunchiului, dar și o radiografie a întregului picior-ortholeg. Folosind imaginile obținute, va fi determinată cu exactitate mărimea protezei, dar și felul în care aceasta trebuie implantată.
Pregătirea înainte de operație
Înainte de operație, medicul poate solicita diverse controale de specialitate și analize de laborator, precum cele de sânge și de urină, pentru a determina starea de sănătate a pacientului.
Este important și ca pacientul să informeze medicul ortoped în privința medicației pe care o urmează. Uneori, va fi necesară întreruperea administrării unor medicamente înainte de operație.
De asemenea, va fi realizat un consult preanestezic, unde medicul anestezist va determina dacă va face o anestezie totală sau doar una rahidiană (de la brâu în jos). Nu în ultimul rând, pacientul va trebui să nu mănânce nimic cu opt ore înainte de operație.
Intervenția chirurgicală propriu-zisă
Intervenția chirurgicală durează aproximativ două ore. Genunchiul pacientului va fi poziționat astfel încât medicul să poată ajunge cu ușurință la toate ligamentele. Va fi efectuată o incizie de 15-25 cm, iar după ce ligamentele și cartilajul articular deteriorat sunt îndepărtate, proteza este implantată.
Înainte de a coase incizia, medicul va mișca genunchiul pacientului pentru a testa mobilitatea noii proteze.
Recuperare după operație
După operație, pacientului îi vor fi administrate medicamente antialgice pentru reducerea durerii, medicamente anticoagulante, dar și un antibiotic intravenos timp de 24 de ore.
La 24, maximum 48 de ore după operație, pacientul va fi încurajat să facă primii pași, asistat de un cadru de mers și sub supravegherea unui medic kinetoterapeut. Spitalizarea durează între trei și cinci zile, însă perioada de recuperare va dura aproximativ două luni. La finalul acesteia, pacientul își va recăpăta complet mobilitatea genunchiului.
Care sunt avantajele protezei de genunchi?
Proteza de genunchi este o soluție chirurgicală ce poate transforma calitatea vieții pacienților cu afecțiuni severe ale articulației, oferind numeroase avantaje, printre care:
- reducerea durerii: proteza de genunchi elimină contactul dureros dintre oasele deteriorate, oferind pacienților ameliorarea durerii cronice, ceea ce contribuie la creșterea stării de bine;
- îmbunătățirea mobilității: după operație, pacienții beneficiază de o mobilitate sporită, permițându-le să își desfășoare activitățile zilnice cu mai multă ușurință și fără disconfort;
- durabilitate pe termen lung: materialele utilizate pentru protezele de genunchi sunt concepute să reziste mulți ani, asigurând o funcționalitate optimă și o stabilitate de lungă durată;
- restabilirea alinierii articulare: în cazurile de deformare, proteza poate contribui la restabilirea alinierii corecte a genunchiului, îmbunătățind postura și biomecanica articulației.
Ce complicații sunt asociate cu operația de protezare a genunchiului?
Printre complicațiile postoperatorii se numără:
- infecția - în ciuda administrării antibioticelor intravenoase, infecția poate apărea în timpul spitalizării, dar chiar și la un an după operație;
- rigiditatea - unii pacienți pot simți o rigiditate a genunchiului chiar și după operație, motiv pentru care recuperarea prin kinetoterapie trebuie urmată cu strictețe;
- cheagurile de sânge - cea mai comună complicație a protezării genunchiului este apariția cheagurilor de sânge în venele piciorului; acestea sunt periculoase deoarece pot urca spre plămâni, fenomen ce poartă numele de „trombembolism pulmonar”;
- amorțeala - din cauza unor leziuni nervoase, pacienții pot simți o amorțeală la nivelul genunchiului, timp de câteva luni după operație; amorțeala nu provoacă durere sau disconfort;
- fracturi - chiar și la ani după operație, pot apărea fracturi la nivelul femurului, tibiei sau rotulei, caz în care este nevoie de o nouă intervenție chirurgicală.
Pentru a preveni aceste complicații, este important ca pacientul să respecte programul de consultații postoperatorii. Prima consultație are loc la 14 zile după operație, a doua la 45 de zile, apoi la trei luni, la șase luni, un an, după care consultațiile se fac o dată pe an.
Alte recomandări pentru pacienți
Pacienții cu proteza la genunchi trebuie să acorde o atenție sporită îngrijirii articulare și adaptării activităților cotidiene pentru a asigura o recuperare optimă și durabilă. Este recomandat să mențină un program regulat de kinetoterapie, sub supravegherea unui specialist, pentru a consolida musculatura în jurul genunchiului și pentru a îmbunătăți flexibilitatea articulației. Totodată, activitățile fizice care implică impact ridicat, cum ar fi alergarea sau sporturile intense, ar trebui evitate, fiind preferate exercițiile ușoare precum mersul pe jos sau înotul.
Pacienții trebuie să acorde atenție greutății corporale, deoarece menținerea unei greutăți optime reduce presiunea exercitată asupra articulației protezate, contribuind la longevitatea acesteia. Adoptarea unui stil de viață echilibrat, care să includă alimentație sănătoasă și odihnă adecvată, reprezintă un factor cheie în succesul pe termen lung al acestei intervenții.
Bibliografie:
- “Knee Arthritis.” Www.hopkinsmedicine.org, www.hopkinsmedicine.org/health/conditions-and-diseases/knee-arthritis;
- Cleveland Clinic. “Arthritis in Knee: Symptoms, Causes and Treatment.” Cleveland Clinic, 20 Nov. 2024, my.clevelandclinic.org/health/diseases/21978-arthritis-of-the-knee;
- WebMD. “Osteoarthritis of the Knee (Degenerative Arthritis of the Knee).” WebMD, WebMD, 15 Aug. 2008, www.webmd.com/osteoarthritis/ostearthritis-of-the-knee-degenerative-arthritis-of-the-knee.
Solicită o programare
Aici puteți să solicitați o programare pentru serviciile noastre de oriunde vă aflați, fără telefon și fără vizită în clinică.
Analizele cu bilet de trimitere în decontare cu Casa de Asigurări de Sănătate se recoltează doar în baza unei programări prealabile.
Articole din aceeași categorie

Rinita cronică hipertrofică: simptome, cauze, tratament
Rinita cronică hipertrofică înseamnă în primul și primul rând obstrucție nazală, adică nas înfundat și este o inflamație a mucoasei nazale.În interiorul foselor nazale se află niște formațiuni, care se numesc cornete nazale. Acestea sunt alcătuite dintr-o structură osoasă, acoperită de o mucoasă pli...

Cum sunt fragmentaţi calculii renali fără durere şi fără anestezie
Calculii renali (pietrele la rinichi) sunt depozite dure, asemănătoare cu pietricele, care se formează într-unul sau ambii rinichi atunci când se acumulează niveluri ridicate de anumite minerale în urină. Acestea pot varia în mărime și formă, de la dimensiuni mici, cât un grăunte de nisip, până la d...

Proteza de umăr: când este necesară, etape, recuperare
Artroza umărului (omartroza), artropatia coafei rotatorilor și necesitatea protezei, care sunt cauzele acestei afecțiuni, ce este artroplastia de umăr, când este recomandată, ce riscuri presupune intervenția chirurgicală și cum se recuperează pacientul.